Cơ chế hội chứng Wolff-Parkinson-White
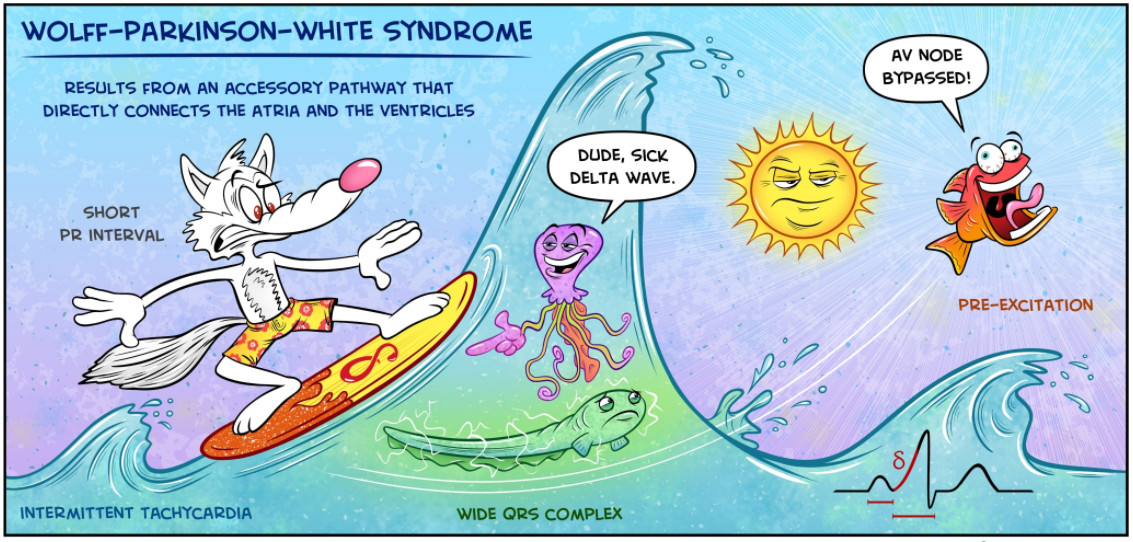
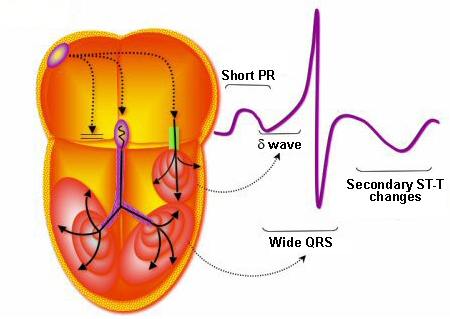
Sự dẫn truyền bình thường từ tâm nhĩ đến tâm thất xảy ra thông qua nút AV (nơi xảy ra sự chậm trễ nhỏ sinh lý) và hệ thống His-Purkinje kết quả là một khoảng PR thông thường và phức tạp QRS hẹp. Trong hội chứng WPW, do sự chậm trễ sinh lý của dẫn trong nút AV, dẫn từ tâm nhĩ đến tâm thất lân cận ban đầu thông qua các con đường phụ trợ mà thường không có trì hoãn và một phần của tâm thất được kích thích sớm, là kết quả của sự chênh lên trong khởi đầu của phức hợp QRS, được biết như là sóng delta. Phần sau cuối của phức hợp QRS là hẹp, như dẫn của phần còn lại của tâm thất là thông qua hệ thống His-Purkinje.
Mức độ kích thích sớm phụ thuộc vào sự đóng góp tương đối của kích thích tâm thất thông qua đường phụ so với Hệ His-Purkinje. Kết quả của dẫn đường phụ làm rút ngắn khoảng PR (<120 ms) và mở rộng phức hợp QRS (> 110 ms) với thay đổi sóng thứ cấp ST-T.
Trong quá trình rung nhĩ (AF) xảy ra đến một phần ba bệnh nhân có hội chứng WPW, Đường phụ so có thể tiến hành nhanh chóng tới tâm thất, hiếm khi gây rung tâm thất (VF) có thể dẫn đến tử vong đột ngột do tim (SCD).
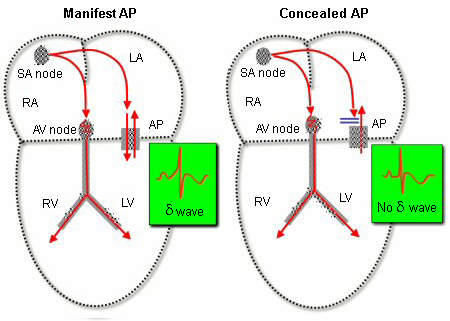
Khi một đường phụ chỉ có khả năng dẫn ngược (từ tâm thất đến tâm nhĩ), nhịp tim xoang là bình thường và không có sóng delta (giấu đường phụ). Những đường phụ này có thể phục vụ như là Nhịp nhanh sử dụng đường phụ xuôi chiều (ORT – Orthodromic reciprocating tachycardia)
Nhịp nhanh trở lại nhĩ thất (AVRT): AVRT là chứng loạn nhịp thông thường nhất, xuất hiện ở khoảng 70% đến 80% bệnh nhân triệu chứng hội chứng WPW. Hình thức chung của AVRT bao gồm sự dẫn xung thông qua nút AV, xuống hệ thống His-Purkinje đến tâm thất trước, và đường phụ trệch nhau, dẫn đến kích hoạt tâm nhĩ nhanh sau khử cực thất. Đây được gọi là Nhịp nhanh sử dụng đường phụ xuôi chiều(ORT): nghĩa là dẫn từ tâm nhĩ tới tâm thất qua đường phụ và sau đó từ tâm thất đến tâm nhĩ thông qua hệ thống His-Purkinje và nút AV. Vì vậy, nó là một nhịp nhanh QRS rộng bởi vì kích thích tâm thất là truyền cơ tim thay vì thông qua các tế bào mô dẫn.
Nhịp nhanh trở lại nhĩ thất xuôi chiều ORT: AVRT xuất hiện ở 70% đến 80% bệnh nhân bị hội chứng WPW. Trong ORT các xung điện đến các tâm thất qua hệ thống dẫn truyền bình thường và sau đó quay trở lại tâm thông qua AP ngay khi sự khử cực tâm thất đạt đến van động mạch chủ.
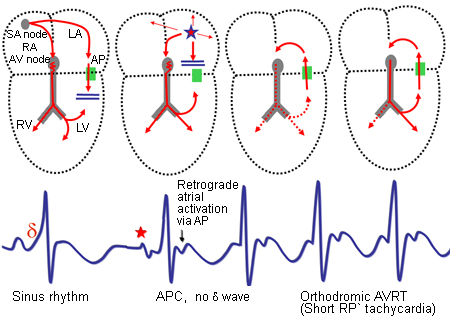
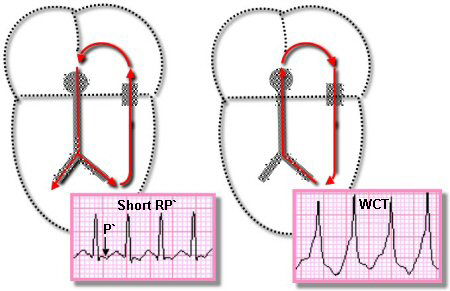
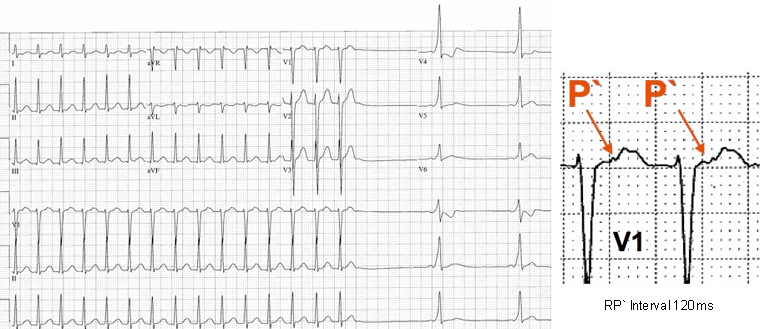
Nhịp nhanh hơn bình thường bắt đầu sau phức hợp nhĩ thất sớm bị block tại đường dẫn phụ nhưng có thể dẫn xuống nút AV tới tâm thất. Đến thời điểm này, đường dẫn phụ hồi phục và xung nhịp tới tâm nhĩ thông qua đường dẫn phụ và sau đó đi đến các tâm thất qua nút AV để tiếp tục làm ORT. Trong ORT, tâm thất được khử cực thông qua hệ thống dẫn truyền bình thường, ORT là nhịp tim nhanh phức tạp hẹp với một khoảng RP ngắn.
Nhịp nhanh vào lại nút nhĩ thất ngược chiều ART: ART là rối loạn nhịp tim ít gặp hơn ở bệnh nhân hội chứng WPW. ART có thể được bắt đầu bằng một phức hợp P sớm. Xung nhịp bị block tại nút AV nếu nó dai dẵng nhưng đường dẫn xuống từ đường phụ tới tâm thất và sau đó trở lại tâm nhĩ qua nút AV, và sự bắt đầu nhịp tim nhanh lặp vòng.
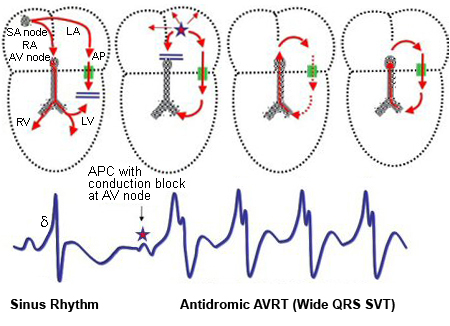
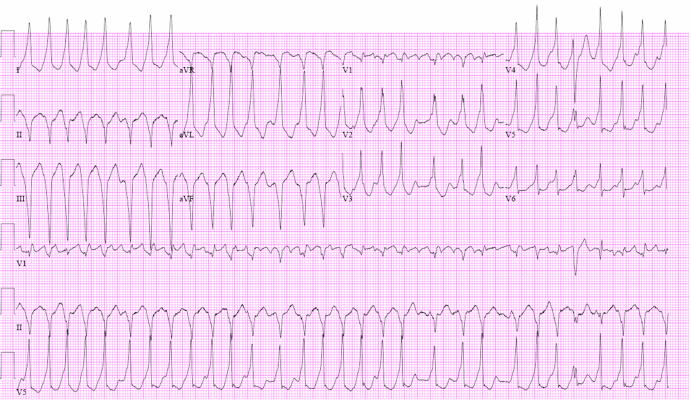
Ngoài ra, ART có thể được bắt đầu bằng một phức hợp QRS sớm bị block trong đường dẫn phụ và dẫn ngược trở lại qua nút AV. Các ECG đường cơ sở của bệnh nhân với kích thích sớm tối thiểu và QRS nhanh rộng là một ART với sóng delta âm ở inferior leads và leads V1 gợi ý hiển thị tại đường dẫn phụ liên thất.
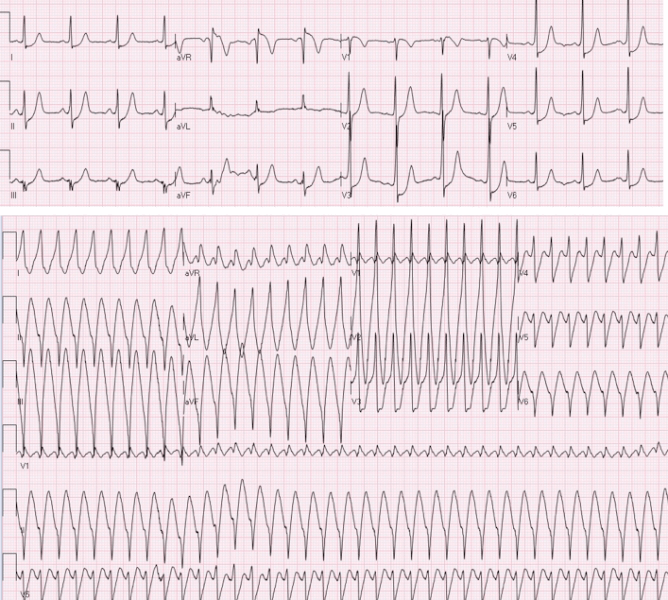
ART là một cơn nhịp tim QRS rộng và có thể nhẫm lẫn với nhịp nhanh thất (VT) hoặc nhịp nhanh thất dai dẵng. Các ECG đường cơ sở là chìa khóa trong hầu hết các trường hợp. Nếu QRS dương( QRS đồng hướng dương tại tất cả chuyển đạo trước ngực tới vị trí vòng của các đường phụ) trong ART sau đó điều này có thể bắt chước một VT. Nếu QRS đồng hướng âm sau đó là một ART bị loại trừ – ngoại trừ trường hợp hiếm của AVRT liên quan đường nhĩ bó, có thuộc tính giống nút AV kết nối van 3 lá đến ở xa nhánh phải và kết quả là block nhánh trái
Rung nhĩ AF: AF gặp ở 10% đến 35% bệnh nhân bị hội chứng WPW. AF với sự dẫn truyền nhanh qua AP được ghi nhận bới QRS nhanh rộng không thường xuyên với mức độ thay đổi kích thích thất sớm. Bệnh nhân có một đường phụ hoặc nhiều đường phụ dẫn truyền nhanh có nguy cơ kích thích thất nhanh
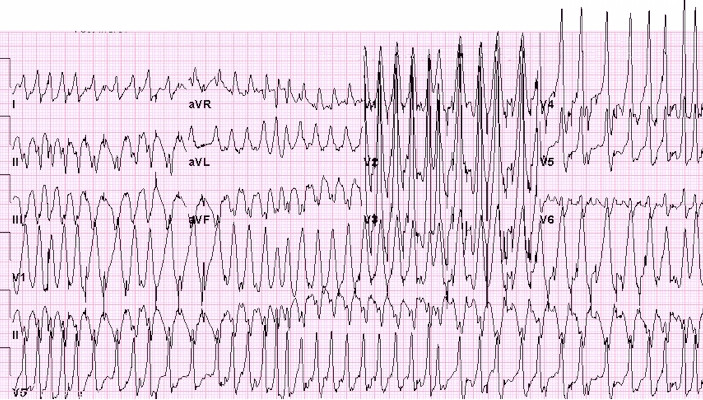
Cuồng nhĩ Atrial flutter và nhịp nhanh nhĩ là kết quả chính thức của kích thích sớm QRS nhanh rộng. Cuồng nhĩ gặp ở 5% đến 10% bệnh nhân có hội chứng WPW. Nếu sự dẫn truyền nhanh, sau đó kích thích thất nhanh là kết quả của rung thất VF. Chu kỳ AV Wenckebach trên nút AV hoặc đường phụ ở cuồng nhĩ và cuồng nhĩ là kết quả của QRS nhanh rộng không thường xuyên.
Xem thêm bệnh học khác